
Ik heb een thymoom en ik krijg een behandeling

In het kort
- Bij een thymoom krijg je meestal eerst een operatie.
- De arts haalt dan je thymus met het thymoom weg. Soms moet de arts bijvoorbeeld ook een stukje van je longen of van je longvlies weghalen.
- Heel soms krijg je voor de operatie chemotherapie om het thymoom kleiner te maken.
- Soms is na de operatie bestraling nodig.
Wat is een thymoom?
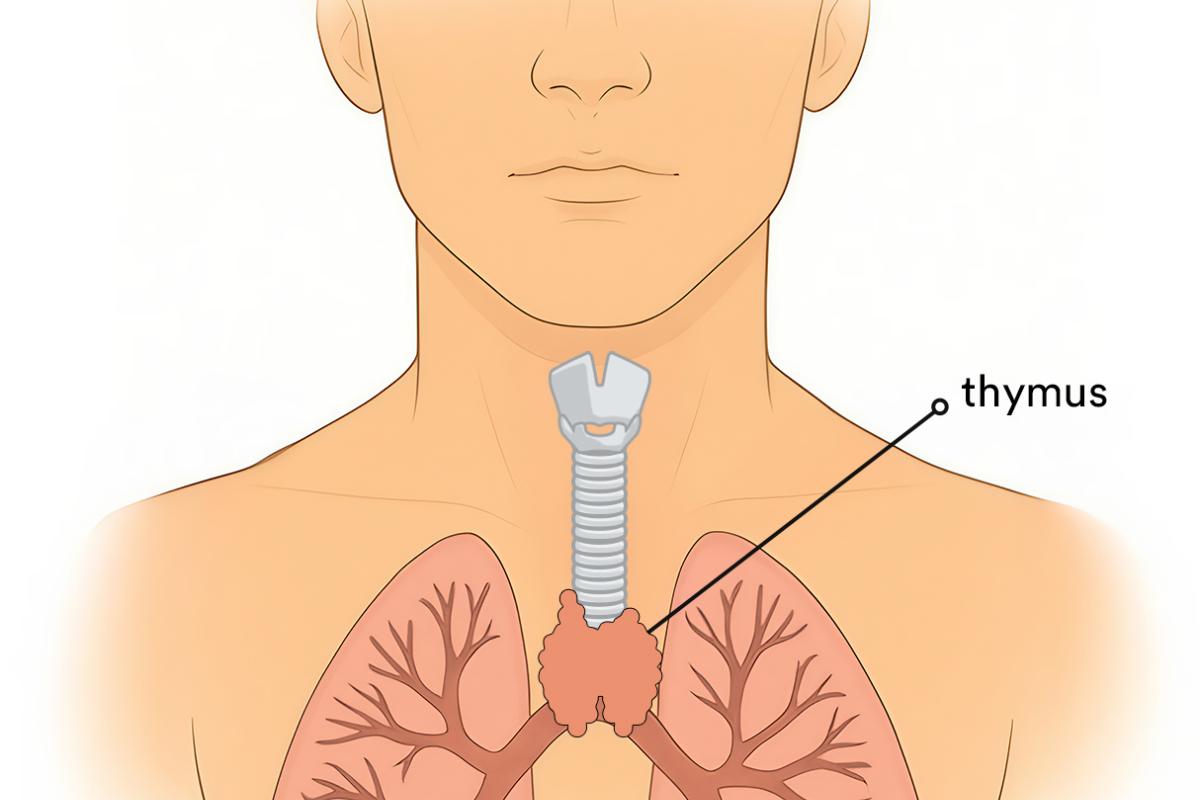
Een thymoom is een vorm van kanker in je thymus. Je thymus zit in je borstkas achter je borstbeen. De thymus heet ook wel de zwezerik.
Een thymoom groeit meestal langzaam en verspreidt zich bijna nooit naar andere plekken in het lichaam. Een thymoom kan vaak goed behandeld worden.
Welke behandelingen kun je krijgen bij een thymoom?
Als je een thymoom hebt, krijg je meestal een operatie. Daarvoor word je meestal doorgestuurd naar een ziekenhuis waar ze veel weten over de behandeling van een thymoom. Dit heet ook wel een expertisecentrum.
Bij de operatie haalt de arts je hele thymus met het thymoom weg. Soms moet de arts bijvoorbeeld ook een stukje van je longen of van je longvlies weghalen. Dit is nodig als het thymoom ook daar naartoe is gegaan.
Heel soms krijg je voor de operatie eerst chemotherapie om het thymoom kleiner te maken.
Soms is na de operatie bestraling nodig.
Welke behandeling past bij je
Je bespreekt met de arts welke behandeling het beste bij je situatie past. Dit hangt bijvoorbeeld af van deze dingen:
- Hoe groot is het thymoom?
- Is het thymoom naar andere plekken in je lichaam gegaan (uitzaaiingen)?
- Heb je andere ziektes?
- Hoe fit ben je?
- Wat wil je zelf?
Chemotherapie voor de operatie bij een thymoom
Heel soms krijg je voor de operatie eerst chemotherapie. Chemotherapie is een behandeling met medicijnen. Deze medicijnen kunnen kankercellen kapotmaken en het thymoom kleiner maken. De arts kan het thymoom zo beter weghalen.
Hoe gaat een operatie bij een thymoom?
Je wordt met medicijnen in slaap gebracht. Dit heet narcose. Je merkt dan niets van de operatie. De arts kan de operatie op deze manieren doen:
- met een kijkoperatie
Bij een kijkoperatie brengt de arts via kleine sneetjes buisjes in je borst. Via deze buisjes wordt een kleine camera in je borst gebracht. En dingen die de arts nodig heeft bij de operatie, zoals een schaartje en een tangetje. Daarmee haalt de arts je thymus en het thymoom weg. Soms kan dit ook met een robot. De arts bestuurt dan de armen van de robot, en kan zo heel precies je thymus en het thymoom weghalen. - via je borstbeen
Als je geen kijkoperatie kunt krijgen, kan de arts je borstbeen openmaken. Je borstbeen is het bot in het midden van je borstkas. Zo kan de arts bij je thymus en het thymoom komen en het weghalen. Je borstbeen groeit na de operatie weer aan elkaar. - via een deel van je borstkas
Zit het thymoom in een deel van je borstkas? Dan kan de arts een deel van je borstkas openmaken en tussen 2 ribben door je thymus en het thymoom weghalen.
Soms moet de arts tijdens de operatie bijvoorbeeld ook een stukje van je longen of van je longvlies weghalen. Dit is nodig als het thymoom ook daar naartoe is gegaan.
Hoe gaat het na een operatie bij een thymoom?
Meestal kun je binnen 1 week na de operatie naar huis. Na 1 of 2 weken hoor je van de arts of het thymoom helemaal is weggehaald. Ook hoor je of het inderdaad een thymoom is. Heel soms wordt na de operatie duidelijk dat het toch een thymus-carcinoom is.
Als het een thymoom is, dan is de operatie meestal genoeg.
Is bij de operatie niet het hele thymoom weggehaald? Of heeft de arts je verteld dat de kans bij jou groter is dat het thymoom terugkomt? Dan kun je soms bestraling krijgen. Bij bestraling worden zoveel mogelijk kankercellen kapotgemaakt met röntgenstralen.
Wat zijn de risico’s van een operatie bij een thymoom?
Risico’s van een operatie bij een thymoom zijn bijvoorbeeld:
- Je krijgt een nabloeding.
- De wond gaat ontsteken.
- Je krijgt een longontsteking.
- Je krijgt een klaplong.
- Je middenrif beweegt niet goed meer.
- Er komt een bloedpropje in een bloedvat (trombose).
- Je hebt moeite met slikken.
- Je stem is hees.
Omgaan met een thymoom
Een thymoom en de behandeling kunnen veel invloed hebben op je leven. Je kunt je bijvoorbeeld boos, verdrietig of angstig voelen. Soms helpt het om erover te praten met je partner, familie of vrienden. Je kunt ook hulp vragen aan de arts, verpleegkundige of je huisarts. Die kunnen je helpen of je doorsturen naar een praktijkondersteuner of psycholoog.
Hoe gaat het verder na een behandeling van een thymoom?
Na de behandeling kom je regelmatig terug bij de arts voor controles. Je krijgt dan meestal een CT-scan met contrastmiddel en soms extra onderzoeken.
De arts kijkt of het thymoom wegblijft. En vertelt je hoe vaak de controles in het ziekenhuis zijn.
Niet meer beter worden
Heel soms kun je niet meer beter worden. Ook dan blijf je soms bij de arts komen voor controles. Samen bespreken jullie hoe het met je gaat. En of je een behandeling kunt en wilt krijgen die je klachten minder maken.
Wanneer bellen na een behandeling van een thymoom?
Na een behandeling van een thymoom moet je in deze situaties bellen:
Na een operatie
Bel de arts in het ziekenhuis als je 1 of meer van deze klachten hebt:
- Je hebt koorts.
- Er komt vocht, pus of bloed uit de wond.
- De huid rond je wond is rood of donkerder, is warm of doet pijn.
- Je bent benauwd.
- Je hebt pijn bij het ademen.
- Je kuit is dik en doet pijn.
- Je hebt moeite met slikken.
Heb je de ziekte myasthenia gravis? Dan is het belangrijk om de arts in het ziekenhuis ook te bellen als je daar meer klachten van krijgt. Bijvoorbeeld als je moeite met slikken hebt, moeite met praten hebt of benauwd bent. Of als je medicijnen niet goed genoeg werken.
Na bestraling
Bel de arts in het ziekenhuis als je benauwd bent. De arts vertelt je bij welke andere klachten je ook moet bellen.
Na chemotherapie
Bel de arts in het ziekenhuis als je koorts krijgt: 38,5 graden of hoger. De arts vertelt je ook bij welke andere klachten je moet bellen.
Meer informatie over een thymoom
- Meer informatie over een thymoom: Longkanker Nederland
- Contact met andere mensen die ook een thymoom hebben: Longkanker Nederland
Over deze tekst
Artsen en tekstschrijvers van Thuisarts hebben deze informatie gemaakt met de richtlijn voor artsen over een thymoom of thymus-carcinoom.
Lees wie de informatie van Thuisarts maakt.
Lees wat een richtlijn is en hoe die wordt gemaakt.
Heeft deze informatie je geholpen?
Laatst gewijzigd: 28 apr 2026