In het kort
- Wondroos is een ontsteking van de huid.
- Het komt door bacteriën die door een wondje in je lichaam komen.
- De huid is warm en roder dan normaal. De huid doet ook pijn.
- Bel met deze klachten altijd meteen je huisarts of de huisartsen-spoedpost.
- Je krijgt pillen tegen bacteriën. Die slik je 10 dagen.
Video Wondroos
Download deze video
- Videobestand mp4, 39,0 mb
- Geluidsbestand voor als je slecht ziet of blind bent mp3
- Ondertitelingsbestand srt
- © 2012-2026 NHG | Gebruiksvoorwaarden
Wat is wondroos?
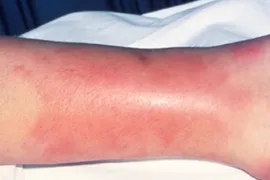
Wondroos is een ontsteking van de diepe lagen van de huid. De huid is warm en pijnlijk. Een lichte huid is vaak ook roder dan normaal.
Wondroos zit vaak in een been. Soms in een arm of in het gezicht.
Wat merk je van wondroos?
De meeste mensen met wondroos hebben deze klachten:
- Je hebt een warme plek op je huid. De plek doet pijn.
- De plek is roder dan je huidskleur. Bij een donkere huid is dat minder goed te zien.
- De plek wordt snel groter. Dat kan al in een paar uur gebeuren.
De plek kan zo groot worden dat je hele onderbeen of arm warm, glanzend, dik, rood en pijnlijk is. - Wondroos zit vaak in een been. Soms in een arm of in het gezicht.
Wondroos zit bijna nooit in 2 armen of 2 benen tegelijk. - Er kunnen blaren of pusblaasjes op de plek komen. In die blaren kan ook bloed zitten.
- Vaak voel je je ziek.
- Je kunt ook koorts krijgen.
Sommige mensen krijgen daarbij meer problemen, zoals:
- veel vocht in het been of de arm met de wondroos (lymf-oedeem)
- een bult onder de huid met pus (abces)
- bacteriën in je bloed die naar andere organen gaan. Je bent dan erg ziek (sepsis).
Hoe ontstaat wondroos?
Wondroos komt door bacteriën. Dit kunnen streptokokken zijn of stafylokokken.
De bacteriën komen de huid binnen via een wondje. Dat kunnen allerlei wondjes zijn, zoals een puistje, een schaafwond, eczeem of schimmel tussen de tenen.
Het kan zijn dat je wondroos hebt en helemaal niet gemerkt hebt dat je een wondje had.
Op je huid zitten bacteriën. Die geven meestal geen ontstekingen. Je huid zorgt ervoor dat de bacteriën niet je lichaam in komen. Maar als je huid beschadigd is, kan dat wel gebeuren.
Meestal kan je afweer de bacteriën opruimen. Als dat niet goed gaat, kun je wondroos krijgen.
Wanneer heb je een grotere kans op wondroos?
Hierdoor heb je een grotere kans op wondroos:
- dikke enkels of onderbenen door vocht
- als je huid kapot gaat door vocht
Dit kan smetplekken geven. - een wond aan je been
- een ontsteking aan je been
- voetschimmel
- overgewicht
Bij deze ziektes heb je ook een grotere kans op wondroos:
- Je hebt een bloedklont in een bloedvat van je been gehad (trombose).
- Je hebt een nauwe slagader, bijvoorbeeld naar je been.
- Je hebt een slechte afweer door een ziekte of medicijnen.
Wanneer kun je erg ziek worden bij wondroos?
Je hebt een grotere kans om erg ziek te worden van wondroos bij 1 of meer van deze dingen:
- Je afweer is veel minder door een ziekte, bijvoorbeeld kanker.
- Je afweer is veel minder door medicijnen, bijvoorbeeld prednison of chemotherapie.
- Je afweer is veel minder door drugs spuiten.
- Je hebt eerder een ontsteking aan de binnenkant van je hart gehad.
- Je hebt een kunstklep in het hart. Of je hebt een probleem met je hartklep vanaf je geboorte.
De bacteriën uit je huid kunnen een ontsteking aan de binnenkant van het hart geven (endocarditis). - Je hebt een kunstgewricht, zoals een kunstheup of kunstknie.
De bacteriën uit je huid kunnen een ontsteking aan het kunstgewricht geven.
Je hebt vooral meer kans als je het kunstgewricht korter hebt dan 2 jaar. Of als je vaker een ontsteking aan een kunstgewricht hebt gehad. Of als je reumatoïde artritis hebt.
prednison
Prednison is een bijnierschorshormoon, ook wel corticosteroïd genoemd.
Bijnierschorshormonen remmen ontstekingen en overgevoeligheidsreacties. Ze zijn ook nodig om energie, mineralen en zouten vrij te maken en op te slaan.
Artsen schrijven prednison voor bij:
- Ziektes met ernstige ontstekingen. Bijvoorbeeld luchtwegontstekingen (zoals COPD), reumatische aandoeningen (zoals reuma, polymyalgie en jichtaanvallen), darmziekten (namelijk colitis ulcerosa en de ziekte van Crohn), het syndroom van Sjögren, bepaalde oogontstekingen, clusterhoofdpijn, lupus erythematodes (LE), ernstige huidontstekingen (zoals bij lepra), bepaalde bloedziekten (zoals de bloedstollingsziekte ITP), de ziekte van Duchenne (spierziekte), Bellverlamming (een vorm van gezichtsverlamming), bij nierziektes, zoals het nefrotisch syndroom en bij netelroos. Ook bij ontstekingen bij tuberculose (van het hartzakje en van de hersenen).
Bij ontstekingsziekten wordt het op verschillende manieren gebruikt: in een hoge dosering voor een paar dagen tot weken (stootkuur) en in een lagere dosering voor meerdere maanden (langdurige behandeling). Artsen schrijven het meestal voor als stootkuur. - Prednison wordt ook gebruikt om afstotingsreacties tegen te gaan. Na orgaantransplantaties en als onderdeel van een behandeling bij kanker.
- Ook wordt het gebruikt om een tekort aan lichaamseigen bijnierschorshormonen aan te vullen. Zoals bij de bijnierziekten de ziekte van Addison, de ziekte van Cushing en het adrenogenitaal syndroom. Als het op deze manier gebruikt wordt heet het substitutietherapie.
Ziektes waarbij prednison wordt gebruikt zijn:
Behandeling van wondroos
Bij wondroos zijn medicijnen en rust belangrijk.
Medicijnen
Je krijgt medicijnen tegen bacteriën (antibiotica). Bijvoorbeeld flucloxacilline , claritromycine of clindamycine .
- Je slikt de pillen 10 dagen. Tot alle pillen op zijn.
- Kun je geen pillen slikken? Dan kan het ook met een drankje.
- Zet met pen een streep langs de rand van de rode plek. Zo kun je zien of de rode plek kleiner wordt. Zet elke dag een nieuwe streep.
- Je komt na 2 dagen en na 10 dagen bij je huisarts voor controle.
- Is de huid na die 10 dagen nog rood of pijnlijk? Dan kan de huisarts je extra pillen geven. Of andere pillen.
Als je pijn hebt, kun je paracetamol nemen.
Heb je een wond die niet droog is? Dan doet de huisarts er een verband omheen dat makkelijk vocht opneemt (absorberend verband). Je kunt dit ook zelf kopen bij de apotheek of drogist.
Rust
Bij wondroos aan een been:
- Sta en loop zo weinig mogelijk. Dan krijgt het been rust. De wondroos kan dan sneller weggaan.
- Leg je been de eerste week hoger. Bijvoorbeeld op de bank met een kussen onder je been.
Bij wondroos aan een arm:
- Draag je arm in een doek (mitella). Dat helpt om je arm stil te houden. Zo krijgt de arm rust. De wondroos kan dan sneller weggaan.
claritromycine
Claritromycine is een macrolide-antibioticum. Macrolide-antibiotica werken tegen infecties met bacteriën.
Artsen schrijven het voor bij infecties met bacteriën, zoals luchtweginfecties (longontsteking, acute bronchitis, legionella, keelpijn, bijholteontsteking), huidinfecties, bij een slijmbeursontsteking en maag- en darmzweer.
clindamycine
Clindamycine is een antibioticum. Het bestrijdt bepaalde bacteriën en parasieten.
Artsen schrijven clindamycine voor bij (preventie van) infecties met bacteriën (of om infecties te voorkomen), zoals luchtweginfecties (longontsteking, acute bronchitis, bijholteontsteking), huidinfecties, zoals steenpuisten, wondroos en hidradenitis.
Artsen schrijven het soms voor bij problemen met borstvoeding geven door een melkklierontsteking, infecties met parasieten, zoals malaria en toxoplasmose.
flucloxacilline
Flucloxacilline behoort tot de penicilline-antibiotica. Penicilline-antibiotica werken tegen infecties met bacteriën.
Artsen schrijven het voor bij infecties met bacteriën, vooral huidinfecties, zoals ontstoken eczeem, krentenbaard, steenpuisten, gehoorgangontsteking en wondroos. Verder ook bij problemen met borstvoeding geven door een melkklierontsteking, bij ernstige reacties van het lichaam op infecties (sepsis), slijmbeursontsteking, luchtweginfecties en hersenvliesontsteking.
Wat kun je zelf doen bij wondroos?
- Je mag gewoon douchen als je wondroos hebt.
- Je kunt beter niet in bad gaan of zwemmen.
- Gebruik geen nat verband. De ontsteking kan daar erger van worden.
Niet naar andere plekken
Zo zorg je ervoor dat de bacterie niet op andere plekken komt (bij jezelf of andere mensen):
- Laat de plek met wondroos met rust. Dus niet krabben of wrijven.
- Heb je een wondje, probeer dit dan niet aan te raken.
- Was regelmatig je handen met zeep. Droog ze goed af.
- Knip je nagels kort.
- Gebruik je eigen handdoek. Neem elke dag een schone handdoek.
- Was je lichaam elke dag met zeep.
Als je vaker wondroos hebt, dan zijn deze adviezen extra belangrijk.
Hoe gaat het verder bij wondroos?
Bij de meeste mensen helpen medicijnen goed tegen wondroos.
Als je klaar bent met de medicijnen, kan je huid nog een paar dagen roder dan normaal blijven. Je huid kan gaan vervellen. De huid geneest dan.
Vocht in been
Heb je wondroos aan je been en zit er vocht in? Dat verdwijnt meestal in 4 tot 6 weken vanzelf.
Is je been na 4 tot 6 weken nog dik? Dan kun je beginnen met een behandeling met verband, steunkousen en loop-oefeningen.
Soms behandeling in het ziekenhuis
Soms stuurt je huisarts je naar het ziekenhuis voor behandeling. Dat gebeurt als de medicijnen niet werken. Je wordt bijvoorbeeld steeds zieker of de rode plek wordt niet kleiner.
Als je wondroos rond je oog hebt, stuurt de huisarts je ook naar het ziekenhuis.
Advies van de bedrijfsarts
Werk je in de zorg of met voedsel, bijvoorbeeld in een restaurant of keuken? Praat dan met de bedrijfsarts voordat je aan het werk gaat. Soms moet je ervoor zorgen dat je geen bacteriën verspreidt. De bedrijfsarts kan vertellen of dat moet en hoe je dat doet.
Wanneer bellen bij wondroos?
Bel direct je huisarts of de huisartsen-spoedpost als je denkt dat je wondroos hebt.
Slik je medicijnen tegen wondroos? Bel dan je huisarts of de huisartsen-spoedpost als je 1 of meer van deze klachten hebt:
- De rode plek wordt groter.
- De pijn en klachten worden erger.
- Je gaat je steeds zieker voelen.
- Je had nog geen koorts, maar krijgt nu wel koorts.
- Het gaat nog niet beter na 2 dagen medicijnen slikken.
- Het lukt je niet om de medicijnen te slikken. Je bent te misselijk of je geeft over.
Hoe zorg je ervoor dat je niet nog een keer wondroos krijgt?
- Controleer je huid regelmatig op wondjes. Vooral op je voeten en onderbenen.
- Probeer ervoor te zorgen dat je huid niet beschadigt. Let op dat je je niet stoot.
- Droog jezelf goed af na douchen, baden of zwemmen. Maak het vooral goed droog tussen de tenen en in de plooien van je huid.
- Als het tussen de huidplooien vochtig blijft, kun je er gaasjes of scheurlinnen tussen doen. Je kunt dit zonder recept bij de drogist of apotheek kopen. Doe dit 2 keer per dag, of vaker als de gaasjes snel vochtig zijn.
- Ontdek je een wondje? Spoel kleine wondjes af met water. Droog ze af met een schone handdoek. Raak ze niet aan met je handen. Doe er een gaasje op.
- Heb je voetschimmel? Behandel die dan met een middel tegen schimmel.
- Heb je vocht in je onderbenen? Draag dan steunkousen.
Over deze tekst
Heeft deze informatie je geholpen?
Laatst gewijzigd: 5 nov 2025